Retrouvez une série d’articles en lien avec l’appareil digestif et sur les différentes maladies auxquelles vous pouvez être confronté et sur les solutions qui peuvent être apportées.
Les maladies de l’appareil digestif sont souvent bénignes : c’est le cas d’une gastro-entérite, d’une diarrhée, de constipation ou de brûlures d’estomac. Néanmoins, ces problèmes peuvent être plus graves : hépatites, ulcère de l’estomac, cancer du foie…
MICALISAN : Exposition Numérique sur Microbiote-Aliment-Santé
Chirurgie du cancer colorectal
Chirurgie des Maladies inflammatoires Chroniques de l’intestin (MICI)
Chirurgie de l’endométriose digestive
Chirurgie du prolapsus du rectum et des organes pelviens, de l’incontinence anale
Mucosectomie œsophagienne
Education thérapeutique et incontinence anale
Malformations ano-rectales et pelviennes
La vidéo-capsule endoscopique
Les maladies inflammatoires chroniques intestinales (MICI)
Centre de recours et de recherche sur les pathologies œsophagiennes

Saviez-vous que votre intestin joue un rôle central dans votre santé physique et mentale ?
Pour que notre corps fonctionne, les aliments que nous mangeons sont transformés dans notre intestin en nutriments énergétiques et indispensables pour notre santé. Mais nous n’effectuons pas tout seul ce travail. Près de mille milliards d’ouvriers microscopiques vivent dans notre intestin et nous veulent du bien : bactéries, champignons, archées et virus forment ce qu’on appelle le « microbiote ». Ensemble, aliments et microbiote permettent à notre organisme de se développer et de fonctionner au quotidien. Néanmoins quand cet équilibre est perturbé, on observe une augmentation de certaines maladies comme l’obésité, les maladies inflammatoires intestinales, les allergies, le cancer mais aussi des maladies neurologiques (Maladies de Parkinson ou d’Alzheimer) ou psychiatriques (troubles du spectre autistique, dépression, …).
Pour expliquer le lien entre alimentation, microbiote et santé, l’Inserm et ses partenaires (Inrae, Ifremer, Oniris, Nantes Université, CRNH Ouest, Institut du thorax et l’Institut des Maladies de l’Appareil Digestif) ont conçu l’exposition numérique « MICALISAN : Microbiote, Alimentation et Santé ». Cette exposition vous invite à découvrir l’histoire de la rencontre entre une pomme et une bactérie du microbiote dans un intestin. En la parcourant, vous vous découvrirez le pouvoir du microbiote ainsi que des astuces pour prendre soin de votre santé à travers l’alimentation.
Détail projet :
Le projet consiste en la création d’une exposition numérique sur les thèmes : Microbiote intestinal, aliment et santé.
La forme de l’exposition :
Sous la forme d’un site internet interactif avec des illustrations animées, l’exposition a pour ambition de devenir un support de formation/ information qui cible principalement un public collégien ou lycéen. Le contenu pédagogique vulgarise les interactions entre aliments et microbiote ainsi que leurs effets bénéfiques et délétères sur notre organisme. Le site inclut également un panel de ressources qui permettront à l’utilisateur d’approfondir le sujet : vidéos, articles, fiches métiers, et fiches présentant les principales techniques analytiques utilisées par les chercheurs.
L’exposition contient des informations scientifiques vérifiées. L’équipe projet est constituée de plusieurs chercheurs de l’INSERM, l’INRAE, IFREMER, ONIRIS, CRNH OUEST, de l’INSTITUT DU THORAX et de l’INSTITUT DES MALADIES DE L’APPAREIL DIGESTIF.
Ce qu’en pensent les enseignants de SVT :
Pour construire cette exposition, nous avons sollicité l’avis d’une dizaine d’enseignants de SVT des niveaux collège et lycée. Ils ont validé le niveau de vulgarisation pour les deux niveaux scolaires. Les notions abordées sont déjà intégrées dans le programme scolaire.
L’exposition contient des informations vérifiées, des ressources variées et des schémas illustrés qui pourront servir aux enseignants pour la préparation de leurs cours.
Les élèves pourront naviguer dans l’exposition en classe ou chez eux, en groupe ou en autonomie. L’exposition pourra être consultée pour l’apprentissage ou dans un contexte de révision, pour synthétiser les connaissances de l’enseignement sur ce sujet.
Un quizz « formatif » à être créé, sous forme d’un escape-game en ligne sur genially.com. On peut imaginer qu’il sera à remplir par l’élève au fur et à mesure de sa lecture. Cela l’encourage à consulter activement l’exposition pour aller chercher les informations. Ce quizz peut également intervenir après la lecture, pour valider les connaissances de l’élève.
Le niveau des élèves étant hétérogène dans une classe, les ressources supplémentaires permettront de satisfaire les esprits curieux.
Les enseignants du niveau lycée y ont trouvé un intérêt supplémentaire pour leurs élèves en spécialité SVT. Dans le cadre du grand oral, ces derniers doivent trouver une problématique scientifique liée à un enjeu de société, pour la traiter devant un jury. Cet examen est préparé dès la classe de première et a lieu en terminale. Dans ce but, l’exposition pourra inspirer les étudiants, puisqu’elle aborde des sujets qui nous concernent directement comme l’alimentation ou les maladies chroniques. Les ressources mises à disposition pourront apporter de nouveaux éléments aux étudiants pour la construction de leur problématique.
Site de l’exposition : https://micalisan.fr
Télécharger l’exposition en pdf : ICI

Le cancer du côlon, le cancer du rectum et les tumeurs de l’intestin grêle sont couramment prises en charge et opérés. Les cancer du canal anal qui nécessitent une intervention sont également pris en charge dans le service. Les dossiers des patients sont discutés en réunion de concertation pluridisciplinaire de cancérologie digestive et les patients suivent un plan personnalisé de soin.
Les interventions concernant ces tumeurs sont effectuées par voie laparoscopique ou avec l’aide du robot chirurgical, par voie ouverte « classique » lorsque les approches précédentes ne sont pas envisageables, en fonction de la localisation du cancer et des problèmes de santé associés.
Pour les petits cancers du rectum débutants, le service propose des technique mini-invasive endo rectale (par les voies naturelles) sous contrôle vidéoscopique.
Maladie de Crohn, Rectocolite ulcéro-hémorragique, maladie inflammatoire non étiquetées sont régulièrement opérées. Les dossiers des patients sont systématiquement discutés avec l’équipe de gastroentérologie avant d’être opérés. De plus, l’équipe anime une réunion bi-mensuelle régionale (MICI-ouest), avec les gastro entérologues spécialisé, en visioconférence avec les centres hospitaliers d’Angers, Cholet, la Roche-sur-Yon, Chateaubriand, les sables d’Olonnes.
L’endométriose est une affection dont l’origine est gynécologique. Depuis les dernières années, de nombreux progrès ont été fait pour comprendre les causes et l’évolution de cette maladie. De nombreuses patientes doivent être opérés. L’équipe de chirurgie colorectale intervient pour les localisations recto sigmoïdienne, parfois grêle, caecale ou appendiculaire de l’endométriose, en partenariat avec le chirurgien gynécologue et urologue.
Les dossiers des patientes sont discutés de façon hebdomadaire en réunion regroupant outre un chirurgien digestif, un chirurgien gynécologue, un gynécologue médecin de la reproduction, et un radiologue spécialisé.
Les prolapsus pelviens concernent les différents organes du pelvis et sont regroupés sous le terme de troubles de la statique pelvienne. Peuvent être impliqués dans un prolapsus le rectum, l’appareil génital (vagin et utérus) et la vessie. Les symptômes sont souvent l’extériorisation d’une boule au niveau du vagin, ou bien au niveau de l’anus. Incontinence urinaire ou incontinence anale peuvent être associées au prolapsus. Les dossiers des patients sont présentés et traités en collaboration avec l’équipe urologique et gynécologique en partenariat avec l’institut de pelvi-périnéologie. La chirurgie comprend des interventions par voie abdominale laparoscopique ou robotique , ou bien périnéales.
Concernant spécifiquement l’incontinence anale, nous menons une consultation spécialisée, avec des approches thérapeutiques innovantes telle que la neuromodulation sacrée. Nos patients s’ils le désirent peuvent intégrer notre programme d’éducation thérapeutique avec un accompagnement individuel et collectif animé par nos infirmières de recherche et stomathérapeutes.
L’équipe prend en charge la chirurgie des hémorroïdes, de la fissure anale, des fistules anales
Nos patients bénéficient des protocoles de recherche dans le domaine de la chirurgie colorectale pour lesquels nous sommes investigateurs. Des études nationales et internationales sont ainsi proposées au patient pour évaluer nos pratiques et de nouvelles approches opératoires. L’objectif de cette recherche en chirurgie est d’améliorer sans cesse le traitement de nos patients. Elle se fait en association avec le centre d’investigation clinique de l’IMAD.
Parmi les activités de recherche, notre équipe propose également une clinique de neurogastroentérologie en lien avec l’équipe de recherche INSERM dédiée au système nerveux entérique. Les patients qui présentent des maladies chroniques motrices du côlon et de l’intestin peuvent bénéficier d’un bilan complet clinique et complémentaire pour améliorer la prise en charge des symptômes ou séquelles digestives après chirurgie du cancer.
La technique a fait l’objet d’une évaluation dans notre centre qui a permis de confirmer son efficacité et sa bonne tolérance avec un taux de perforation de 2 % traitée médicalement.
Pathologie méconnue car souvent tabou, l’incontinence anale, handicap caché qui impacte sévèrement la qualité de vie, affecte 2 à 3 % de la population en France, soit environ 2 millions de français.
Le CHU de Nantes, autour des Professeurs LEHUR et MEURETTE et du Docteur PODEVIN est déjà, depuis plusieurs années, un centre d’expertise national dans la prise en charge de ces troubles.
Pionnier depuis 2003 de la neurostimulation des racines sacrées, le CHU a mis en place en parallèle de la prise en charge classique, médicamenteuse et chirurgicale, une offre d’Education Thérapeutique, sur ce thème, au sein de la CCDE –chirurgie digestive et endocrinienne.
Ce programme, organisé autour de séances individuelles et collectives, avec un suivi à long terme, concerne tous les patients souffrant d’incontinence anale. Il permet de leurs donner toutes les clés pour mieux vivre au quotidien, leur pathologie chronique.
L’éducation thérapeutique est un processus d’accompagnement et de sensibilisation, d’autant plus important et efficace dans cette affection, peu connue ou difficile à partager.
Ateliers de 2h, animés par Caroline KUBIS-CHRISTIEN et Cathy SERAGE, deux infirmières spécialisées dans cette pathologie, formées à l’ETP depuis déjà 2 ans.
Pour les contacter : 02 40 08 49 78

Depuis mai 2007, la CCDE et le service de chirurgie infantile partagent avec le service du professeur Sarnacki, à l’hôpital Necker, la responsabilité du centre de référence maladies rares pour les malformations anorectales et pelviennes (Marep). Cette labellisation a pour but une meilleure prise en charge des patients concernés sur l’ensemble du territoire.
Les malformations ano-rectales ou pelviennes (MAREP) touchent environ 1 enfant sur 5 000. En France, c’est donc, chaque année, près de 200 nouveaux-nés qui naissent atteints de ces malformations.
L’IMAD du CHU de Nantes, qui a développé depuis dix ans une expertise sur ces pathologies, reçoit des enfants venus de Loire-Atlantique, Vendée, Maine-et-Loire, Morbihan : ils sont actuellement 200 à faire l’objet d’un suivi régulier. Les adultes présentant des séquelles spécifiques viennent quant à eux de toute la France et des Dom-Tom pour être soignés à l’institut des maladies de l’appareil digestif (Imad).Conséquences d’anomalies du développement de la partie terminale du tube digestif, ces maladies comportent des atteintes très diverses et s’accompagnent d’une altération de la qualité de vie des malades et de leurs familles.
Les images sont enregistrées pendant 7 à 12 heures pendant que la capsule se déplace dans le tube digestif. La vidéo-capsule est à usage unique et est éliminée de façon naturelle. Le boitier est récupéré et permet de charger les images sur un ordinateur.
Plusieurs capsules ont été développées pour l’œsophage, l’intestin grêle et le colon.
Les principales indications de la capsule endoscopique concernent l’exploration des anémies et des hémorragies inexpliquées. La capsule de l’intestin grêle permet aussi la surveillance des patients atteints de maladie inflammatoire chronique intestinale.
La capsule colique est en cours d’évaluation pour la détection des polypes. Ses indications sont actuellement limitées aux échecs ou aux contre-indication de la coloscopie.
L’examen est réalisé en ambulatoire sans nécessité d’hospitalisation ni d’anesthésie.
Il n’y a pas, pour l’instant, de possibilité de guérison mais les progrès médicaux ont permis le développement de médicaments immunosuppresseurs efficaces permettant d’éviter la majorité des complications et de retarder la chirurgie.
L’IMAD a structuré la prise en charge des patients autour de la clinique, de la recherche et de l’éducation thérapeutique.
La maladie de Crohn se distingue de la recto-colite hémorragique par sa capacité à atteindre l’ensemble du tube digestif avec une nette prédominance dans la fin de l’intestin grêle et le début du colon alors que la recto-colite hémorragique ne touche que le rectum et le colon. Les lésions caractéristiques sont un épaississement de la paroi du tube digestif secondaire à la présence d’une quantité très importante des cellules de la réponse inflammatoire, d’un œdème et d’ulcérations.
Les cellules de la réponse inflammatoire sont normalement très peu nombreuses et quasi inactive dans le tube digestif normal. Elles sont attirées en très grande quantité du reste de l’organisme en cas d’agression et doivent disparaître et cesser leur travail lorsque l’agression infectieuse ou non est terminée. Dans le cadre des maladies inflammatoires chroniques intestinales, les cellules de la réponse inflammatoire sont attirées dans le tube digestif pour des agressions anodines mal identifiées et surtout vont persister de façon indéfinie malgré l’absence d’agression évidente. Les cellules de la réponse inflammatoire qui restent dans le tube digestif vont, au lieu de nous défendre, détruire progressivement l’intestin. Cette destruction progressive et souvent silencieuse entraine la formation d’une cicatrisation fibreuse rétrécissant progressivement le tube digestif jusqu’à pouvoir entrainer des occlusions intestinales. Il est fréquent que l’inflammation persiste sans provoquer beaucoup de symptômes et que la destruction du tube digestif passe inaperçue.
Au contraire de la maladie de Crohn, la recto-colite est une maladie plus superficielle avec un risque moins important de rétrécissement digestif ou de perforation. En revanche, elle est caractérisée par la fréquence des saignements digestifs et des symptômes d’urgence et d’impériosité secondaire à l’atteinte systématique du rectum. Ces symptômes sont particulièrement handicapants pour les patients.
Les mécanismes expliquant la survenue des maladies inflammatoires chroniques intestinales ne sont pas parfaitement connus. Il existe une prédisposition génétique expliquant en partie la survenue de la maladie. Cette prédisposition génétique implique plus de 100 gènes différents porteurs individuellement d’anomalies anodines. Dans certains cas, la combinaison de plusieurs anomalies fragilisent l’équilibre de la réponse immunitaire digestive et la rencontre avec des facteurs environnementaux entrainent la survenue de la maladie ou la récidive des poussées. Les facteurs environnementaux ne sont pas connus à l’exception du tabac qui est un facteur aggravant de la maladie de Crohn. Les bactéries et probablement les autres composants de notre microbiote intestinal jouent un rôle important dans les mécanismes de déclenchement des poussées. Nous ne connaissons pas les causes aboutissant à ce déséquilibre du microbiote chez les patients atteints de maladie inflammatoire chronique intestinale car il est hautement dépendant de notre système immunitaire et de la façon dont il s’est constitué dans l’enfance. Il est cependant pour l’instant impossible de modifier notre microbiote afin de diminuer voire de supprimer l’inflammation digestive.
La prédisposition génétique explique qu’il existe un surrisque familial chez les apparentés de patients atteints de maladie de Crohn ou de recto-colite hémorragique mais ce risque reste très faible inférieur à 5 % pour les enfants. Il n’existe aucun traitement préventif et donc il n’y a aucune indication à faire des recherches de prédisposition dans l’enfance. Certains gènes impliqués dans les maladies inflammatoires chroniques intestinales sont parfois impliqués dans d’autres maladies immunitaires ce qui expliquent la fréquence plus élevée de maladies rhumatologiques ou dermatologiques chez les patients.
Les principaux médicaments de la maladie de Crohn vont agir sur le système immunitaire pour freiner son activité et diminuer ou supprimer l’agression du tube digestif et sa destruction progressive. Dans le cadre de la recto-colite hémorragique, le principal médicament est un anti-inflammatoire intestinal efficace dans plus de la moitié des cas.
L’utilisation des immunosuppresseurs impliquent un certain nombre de précautions notamment vis à vis des infections et des vaccins.
La possible destruction silencieuse du tube digestif et la possibilité de cicatriser la muqueuse avec les médicaments disponibles expliquent la nécessité de surveiller le tube digestif avec des moyens endoscopiques (coloscopie, fibroscopie, vidéo-capsule) ou radiologique (IRM ou scanner).
De nombreuses informations à l’intention des patients sont disponibles sur le site de l’association François Aupetit.
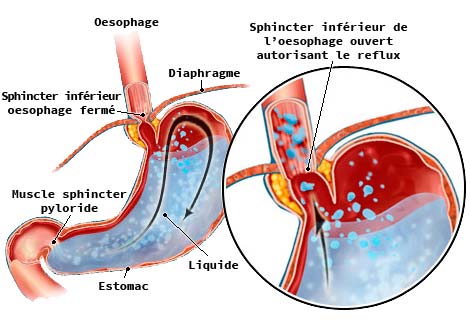
Le reflux gastro-œsophagien représente une pathologie extrêmement fréquente qui affecte sans doute 10 % de la population générale. Il peut s’exprimer, soit par des symptômes qui ont un fort impact sur la qualité de vie, mais qui ne sont pas toujours associés à des lésions œsophagiennes, soit par une œsophagite qui peut elle-même se compliquer.
Parmi les complications du reflux gastro-œsophagien, l’endobrachyœsophage (EBO ou œsophage de Barrett) représente une lésion précancéreuse particulièrement importante à identifier et ce d’autant plus qu’elle peut bénéficier maintenant de différentes techniques de traitement endoscopique efficace.
L’augmentation, dans les pays industrialisés de l’incidence du reflux gastro-œsophagien, alors même que celle de l’infection à Helicobacter pylori, est une explication souvent avancée pour rendre compte de l’augmentation de l’incidence de l’adénocarcinome œsophagien, dont la fréquence a maintenant dépassé celle du cancer épidermoïde. Enfin, l’augmentation de l’incidence de l’obésité, qui est un facteur de risque, à la fois pour le reflux gastro-œsophagien et l’œsophagite et pour l’adénocarcinome de l’œsophage, justifie également un regain d’attention autour de la pathologie liée au reflux.
A côté du reflux gastro-œsophagien et de l’endobrachyœsophage, il convient de faire également une place importante aux manifestations œsophagiennes de l’hypertension portale, elle-même conséquence d’une cirrhose, dont les causes peuvent être alcooliques, nutritionnelles (en particulier l’obésité) ou virales (hépatites B et C). Cliniquement, l’hypertension portale entraîne fréquemment le développement de varices de l’œsophage qui peuvent se rompre, entraînant ainsi une hémorragie digestive susceptible de mettre en jeu le pronostic vital. La reconnaissance des ces varices œsophagiennes est particulièrement importante, puisque là encore elle peut déboucher sur une attitude préventive, grâce à des médicaments (beta-bloquants ou à des traitements endoscopiques (ligature de varices œsophagiennes).
Enfin, à côté de ces pathologies fréquentes et graves, il faut signaler l’importance de certains troubles primitifs de la motricité œsophagienne, certes plus rares, mais qui exigent une prise en charge spécialisée, tant au niveau des investigations complémentaires (manométrie de haute résolution) que thérapeutiques (dilation pneumatique, injection de toxine botulique, chirurgie….).
L’ensemble de ces pathologies œsophagiennes, notamment le reflux gastro-œsophagien et l’hypertension portale, représente un coût très important pour la société. A titre d’exemple, l’évaluation de la prise en charge du reflux gastro-œsophagien aux Etats-Unis a été estimée à plus du double de celle de la prise en charge des cancers coliques. De nouvelles stratégies plus « coût-efficace » que les approches conventionnelles doivent donc être développées et validées à l’avenir.
Quelles sont les méthodes disponibles, dans le service d’hépato-gastroentérologie du CHU de Nantes, pour la prise en charge en routine des pathologies œsophagiennes ?
En ce qui concerne le reflux gastro-œsophagien, le Service a eu en France, et même en Europe, un rôle de leader dans le développement de techniques, comme la pH-métrie, puis la pH-impédancemétrie, la manométrie de haute résolution et son expertise en explorations fonctionnelles digestives n’est plus à démontrer. Le plateau technique d’explorations fonctionnelles s’est récemment renforcé avec le développement de technologies d’imagerie endoscopique innovantes, en particulier la vidéo-capsule endoscopique et l’endomicroscopie confocale.
Le même plateau technique d’explorations fonctionnelles, et en particulier la manométrie de haute résolution, est actuellement réalisé en routine et permet une caractérisation fine des troubles moteurs primitifs ou secondaires de l’œsophage et en particulier une reconnaissance de l’achalasie. Dans le domaine thérapeutique, les équipes médicales ont une expertise reconnue en endoscopie interventionnelle (sclérose et ligature de varices œsophagiennes, traitement endoscopique du reflux gastro-œsophagien par radiofréquence, mucosectomie endoscopique des cancers superficiels de l’œsophage).
Quels sont les axes de recherche et les protocoles en cours?
Les axes de recherche concernent à la fois le dépistage, le diagnostic et le traitement des maladies de l’œsophage, en utilisant de plus en plus des méthodes mini-invasives. Ces protocoles sont l’occasion de collaborations nationales et internationales avec les meilleures équipes mondiales dans le domaine (KUL Leuven, Karolinska Institut, Stockholm, Université de Munich, Rome, Kansas City, Mayo Clinic Jacksonville, USA).
Le diagnostic du reflux gastro-œsophagien demeure difficile en l’absence de lésions œsophagiennes caractéristiques (érosions ou ulcérations) et nécessite souvent le recours à plusieurs examens complémentaires, en particulier la pH-impédancemétrie. La possibilité de réaliser en seul temps, au cours d’une endoscopie œsophagienne, le diagnostic de reflux repose sur la mise en évidence de lésions histologiques, grâce à des techniques de biopsie optique fournies par l’endomicroscopie confocale. Une étude est actuellement en cours avec l’université de Leuven (Belgique). Le reflux gastro-œsophagien peut également se présenter sous des formes atypiques, notamment respiratoires ou ORL. Une étude devrait prochainement démarrer concernant l’utilisation de l’impédancemétrie pharyngée, en collaboration avec les autres centres français regroupés au sein du consortium CRITERE créé par le CHU de Nantes en 2003. Il s’agit des centres de Bordeaux, Lyon et Rouen. En fait, c’est surtout dans la recherche des lésions précancéreuses et dans le suivi des malades traités que les nouvelles techniques d’imagerie endoscopique sont importantes. La caractérisation de ces lésions précancéreuses (dysplasie de haut grade) a fait l’objet récemment d’une étude, en collaboration avec des Universités américaines et européennes. L’utilisation de plusieurs modalités diagnostiques, simultanément au cours de la même endoscopie (lumière blanche, Narrow Band Imaging, endomicroscopie confocale fibrée), permet très nettement d’améliorer la détection de ces lésions et leur caractérisation, évitant ainsi de nombreuses biopsies inutiles. Cette étude va se poursuivre par une caractérisation des berges de résection après résection des lésions néoplasiques superficielles, toujours en collaboration avec les mêmes Centres européens et américains que dans l’étude précédente. A l’avenir, ces techniques doivent évoluer vers une véritable endoscopie moléculaire, la caractérisation in situ des lésions à l’aide d’anticorps monoclonaux ou de peptides spécifiques, étant nettement une voie de recherche ambitieuse, mais réaliste. Dans le domaine thérapeutique, le traitement du reflux gastro-œsophagien, dépendant des inhibiteurs de pompe à protons, constitue un défit que nous souhaitons relever à l’aide de techniques dont nous avons déjà l’expérience, comme la radiofréquence, mais aussi grâce à de nouvelles techniques visant à reproduire par voie endoluminale une véritable intervention chirurgicale, de type fundoplicature. Un essai utilisant cette procédure EsophyX est actuellement activé, en collaboration avec les Universités de Stockholm, Leuven et Rome. Dans le traitement des lésions dysplasiques sur endobrachyœsophage, nous participons également à un protocole national, utilisant une autre technique de radiofréquence pour détruire les lésions. Ces méthodes devraient permettre d’éviter de plus en plus le recours à une chirurgie mutilante de résection œsophagienne, toujours grevée d’une mortalité non négligeable, même dans les meilleurs Centres, et surtout entraînant une forte morbidité post-opératoire avec des séquelles fonctionnelles très inconfortables pour les patients.
Dans l’hypertension portale, le CHU de Nantes est leader d’un PHRC national visant à établir la valeur diagnostique d’une nouvelle génération de capsules œsophagiennes pour la détection des varices œsophagiennes, mais également à comparer les performances de cet essai clinique avec d’autres méthodes non invasives, telles que le fibroscan ou le fibromètre.
Enfin, dans le domaine de l’achalasie, le service d’hépato-gastroentérologie a très largement contribué avec l’Academic Medical Center d’Amsterdam, à conduire une étude randomisée de la dilatation pneumatique versus la chirurgie (myotomie de Heller). Les résultats viennent d’être présentés en séance plénière lors du dernier congrès américain et ont permis de valider un algorithme débutant par la dilatation pneumatique comme première approche non invasive du traitement de l’achalasie. L’ensemble de ces travaux de recherche clinique doit se prolonger désormais par l’identification de facteurs prédictifs plus fins, notamment à travers la constitution d’une bio-banque qui pourrait permettre, à un stade ultérieur, de définir des signatures moléculaires prédictives de réponse thérapeutique.
Ainsi, à travers ces quelques exemples des études en cours, le centre de Nantes veut s’affirmer de plus en plus comme l’un des meilleurs centres de traitement et de recherche sur les pathologies œsophagiennes, tant au niveau national qu’européen. L’évolution vers une médecine toujours plus personnalisée et vers des thérapeutiques de moins en moins invasives s’impose actuellement comme le «fil guide» de notre réflexion et de nos axes de recherche.
publié le 5 janvier 2012
par le Pr Stanislas Bruley des Varannes, chef du service d’hépato-gastro-entérologie et assistance nutritionnelle